BLOG ブログ
地域包括診療加算等の見直しを徹底解説
- 2026.03.23 | 代表ブログ
令和8年度診療報酬改定では、地域包括診療加算・地域包括診療料に大幅な見直しが入りました。認知症地域包括診療との評価体系の統合、対象患者の拡大、連携薬局の要件緩和、医師配置要件の緩和、そして認知症サポート医との連携に係る新評価の創設と、かかりつけ医機能の中核を担う評価体系が大きく進化します。
本記事では、各改定項目の概要とクリニック・中小病院の経営戦略への影響を整理します。
1. 地域包括診療加算・診療料の基本と今回の改定の全体像
1-1. 制度の位置づけ
地域包括診療料・地域包括診療加算は、高血圧症・糖尿病・脂質異常症・慢性心不全・慢性腎臓病(慢性維持透析を行っていないものに限る)、又は認知症の6疾患のうち2以上を有する患者に対し、継続的かつ全人的な医療に係る評価として設けられています。
診療所(200床未満の病院含む)が対象で、服薬管理、健康管理、介護保険制度との連携、在宅医療の提供及び24時間の対応などが求められます。
1-2. 点数体系
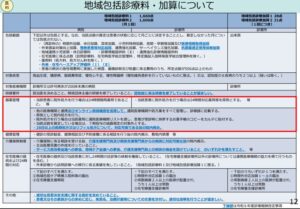
※個別事項(その19) 残薬対策より引用
2. 評価体系の統合、認知症地域包括診療との一本化
簡素化の観点から、これまで別立てだった認知症地域包括診療加算及び認知症地域包括診療料が、地域包括診療加算及び地域包括診療料と統合した評価体系に見直しされます。これまで認知症患者とそれ以外で別の加算・診療料を選択する必要がありましたが、改定後は1つの加算・診療料の中で患者区分に応じた点数が自動的に適用される仕組みに。届出の簡素化と事務負担の軽減が図られます。
3. 対象患者の拡大と薬剤適正使用連携加算の見直し
3-1. 認知症を有する患者等の対象拡大
地域包括診療加算等の対象患者が以下のとおり拡大されます。
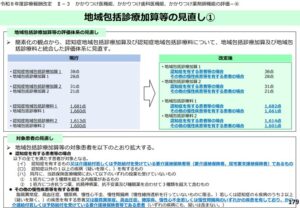
※令和8年度診療報酬改定について【医科全体版】令和8年3月6日版より引用
3-2. 薬剤適正使用連携加算の見直し
地域包括診療加算及び地域包括診療料を算定し、他の保険医療機関にも併せて通院する患者について、処方内容・薬歴等に基づき相談・提案を当該他の医療機関に行い、当該患者が使用する薬剤の種類数が減少した場合にも、薬剤適正使用連携加算の算定を可能とします。
これにより、ポリファーマシー対策の範囲が自院内だけでなく、他院の処方に対する働きかけにも広がったことになります。

※令和8年度診療報酬改定について【医科全体版】令和8年3月6日版より引用
4. 連携薬局の要件見直し
4-1. 連携薬局の24時間対応要件の緩和
地域包括診療加算及び地域包括診療料を算定する保険医療機関の連携薬局について、緊急時に処方が必要となる解熱鎮痛剤等の薬剤の院内処方が可能な体制が整備されている保険医療機関に限り、24時間対応の体制が整備されていなくてもよいものとされます。
実務上の影響:これまで24時間対応できる薬局との連携が必須でしたが、院内で緊急時の処方対応ができる体制があれば、連携薬局の選択肢が広がります。特に地方部で24時間対応薬局が少ない地域では大きなメリットです。
4-2. 認知症患者の診断後支援の推進
地域包括診療加算及び地域包括診療料について、担当医が地域包括支援センター等と連携し、認知症患者の診断後支援に係る取組について、患者又はその家族に対して案内を行うことが望ましい旨を明記することになりました。
改定後の算定要件として、診療を担当する医師は、地域包括支援センター、認知症地域支援推進員又は若年性認知症支援コーディネーターと連携し、ピアサポート活動、本人ミーティング又は一体的支援事業等の認知症患者の診断後支援に係る取組について、必要に応じて認知症患者又はその家族に対して案内を行うことが望ましいとされます。
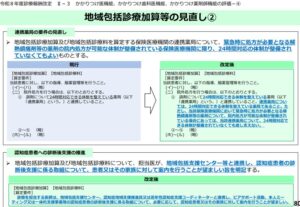
※令和8年度診療報酬改定について【医科全体版】令和8年3月6日版より引用
5. 医療資源の少ない地域に配慮した医師配置要件の緩和
慢性疾患を有する患者に対する継続的かつ全人的な医療に係る評価を更に推進する観点から、当該地域において地域包括診療加算及び地域包括診療料の医師配置に関する要件を緩和します。医療資源の少ない地域(別表第六の二に規定)に所在する診療所では、常勤換算2名→1.4名への緩和により、これまで施設基準を満たせなかった診療所でも届出が可能になります。地方の診療所にとっては朗報です。

※令和8年度診療報酬改定について【医科全体版】令和8年3月6日版より引用
6. 外来データ提出加算の新設(地域包括診療加算等向け)
地域包括診療加算及び地域包括診療料についても、データに基づく適切な評価を推進する観点から、保険医療機関が診療報酬の請求状況、治療管理の状況等の診療の内容に関するデータを継続して厚生労働省に提出している場合の評価が新設されます。
本シリーズ第3回で解説した外来データ提出加算・充実管理加算と同様、データの蓄積には時間がかかるため、早めの着手が重要です。

※令和8年度診療報酬改定について【医科全体版】令和8年3月6日版より引用
7. クリニック経営への対応策
7-1. 今すぐ着手すべき5つのアクション
1 対象患者の洗い出し
要介護認定を受けている患者が新たに「認知症を有する患者等」の対象に入ります。早めに算定対象となる患者リストを作成しましょう。
2 連携薬局の体制再確認
院内で緊急時の解熱鎮痛剤等の処方が可能な体制があれば、24時間対応でない薬局とも連携可能に。自院の院内処方体制と連携先薬局の状況を再確認し、選択肢を広げましょう。
3 外来データ提出加算の準備開始
地域包括診療加算等にも外来データ提出加算(10点/月)が新設されます。本シリーズ第3回・第6回で解説したスケジュールを参照し、データ提出体制を早期に整備しましょう。
4 地域包括支援センターとの連携強化
認知症患者の診断後支援が望ましい旨が算定要件に明記されました。地域包括支援センターや認知症地域支援推進員との顔の見える関係を構築し、ピアサポート活動等の案内ができる体制を整えましょう。
8. 【まとめ】「地域を支えるかかりつけ医」の評価が厚くなる改定
令和8年度改定における地域包括診療加算等の見直しは、評価体系の簡素化、対象患者の拡大、連携要件の緩和、認知症対応の強化が同時に進んだ、かかりつけ医にとって「追い風」となる改定です。
特に「要介護認定を受けている患者」の対象追加と連携薬局に関する要件見直しは、高齢者を多く診る診療所の収益構造を大きく変える可能性を秘めています。本シリーズで解説してきた各改定項目と合わせて、自院の算定戦略を包括的に見直す好機です。
「地域包括診療加算の対象患者の棚卸しを手伝ってほしい」
「認知症サポート医との連携体制を構築したい」
そのようなお悩みがございましたら、ぜひ当社にご相談ください。
※ 本記事は令和8年度診療報酬改定の公表資料に基づき作成しています。算定に際しては、最新の告示・通知等をご確認ください。
【執筆者情報】(株)医療経営支援事務所 代表取締役 竹森 健太
2016年、特定医療法人谷田会谷田病院に入職後、病院経営の実務を体系的に学びながら、事務部門の業務改善に取り組み、組織運営力の向上に寄与。
2020年より医療機関向けコンサルティング会社である㈱医療環境総研、NPO法人病院経営支援機構、医療経営支援事務所に所属し、50施設以上のクリニックや病院、介護事業所で経営・開業支援、事業承継、建替えを手掛ける。
複数のクリニックで事務長を代行し、院内業務の安定化やスムーズな経営改善が高く評価をいただいている。
また、医療機関や介護事業所の経営課題を解決するためのホームページ制作やシステム開発にも従事し、口コミ対策システムや医療介護マッチングつなぐ等、これまでに100事業所以上の支援実績を有する。


